Excedrin MigraStop 250 mg + 250 mg + 65 mg tabletki powlekane
Acetylsalicylic acid, Caffeine, Paracetamol
od: 37,42 zł
Cena produktu przy zamówieniach online49,20 zł
Średnia cena w aptekach stacjonarnychOpis
Każda tabletka powlekana leku Excedrin MigraStop zawiera trzy substancje czynne: kwas
acetylosalicylowy, paracetamol i kofeinę.
- Kwas acetylosalicylowy i paracetamol zmniejszają ból i gorączkę, a kwas acetylosalicylowy
dodatkowo działa przeciwzapalnie.
- Kofeina jest łagodnym środkiem pobudzającym i zwiększa działanie kwasu acetylosalicylowego
i paracetamolu.
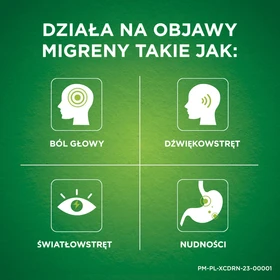
Excedrin MigraStop jest stosowany w doraźnym leczeniu bólu głowy oraz napadów migreny
(objawów takich jak: ból głowy, nudności, nadwrażliwość na światło i dźwięk oraz zaburzenia
codziennego funkcjonowania) z aurą lub bez aury.
Skład i wartości odżywcze
Składnik Aktywny
Działanie
Wskazania
Przeciwwskazania
Ciąża i karmienie piersią
Dawkowanie
Środki ostrożności
Działania niepożądane
Jak każdy lek, Excedrin MigraStop może powodować działania niepożądane, chociaż nie u każdego
one wystąpią.
Należy natychmiast zaprzestać stosowania leku Excedrin MigraStop i poinformować lekarza w
przypadku wystąpienia objawów niepożądanych, takich jak:
- Reakcje alergiczne takie jak opuchnięcie twarzy, ust, jamy ustnej, języka, lub gardła.
Objawy te mogą utrudniać połykanie, powodować świszczący oddech, trudności w oddychaniu,
uczucie ucisku w klatce piersiowej (objaw astmy). Może także pojawić się wysypka, swędzenie i
omdlenia.
- Zaczerwienienie skóry, pęcherze na wargach, spojówkach lub w jamie ustnej, łuszczenie się skóry
lub owrzodzenie jamy ustnej.
- Krwawienie z żołądka lub jelit, owrzodzenie żołądka lub jelit. Objawom tym może towarzyszyć
ostry ból brzucha, krwawe lub czarne stolce lub krwawe wymioty. Objawy te mogą nie być
poprzedzone objawami ostrzegawczymi i mogą wystąpić podczas stosowania wszystkich NLPZ,
na każdym etapie leczenia i mogą prowadzić do śmierci. Ryzyko to jest szczególnie duże
u osób starszych.
- Zażółcenie skóry lub oczu (objawy niewydolności wątroby).
- Zawroty głowy lub uczucie „lekkiej głowy” (objaw niskiego ciśnienia krwi).
- Nieregularne bicie serca.
- Jeśli u pacjenta wystąpiły problemy z oddychaniem po zastosowaniu kwasu acetylosalicylowego
lub niesteroidowych leków przeciwzapalnych i wystąpiła podobna reakcja po zastosowaniu tego
produktu.
- Siniaki lub krwawienie o nieznanej przyczynie.
- Wzrost liczby krwawień z nosa lub zasinień.
- Obrzęki lub zatrzymanie wody.
- Dzwonienie w uszach lub chwilowy zanik słuchu.
- Zmiany w zachowaniu, mdłości i wymioty (może to być oznaka zespołu Reye''a).
Poniżej znajdują się działania niepożądane, które odnotowano podczas 16 badań klinicznych
z udziałem ponad 4800 osób. Należy skontaktować się z lekarzem w przypadku zaobserwowania
któregokolwiek z poniższych objawów:
Często (występują u 1 na 10 pacjentów)
- Nerwowość, zawroty głowy
- Nudności, dolegliwości w obrębie jamy brzusznej
Niezbyt często (występują u 1 na 100 pacjentów)
- Bezsenność, drżenie, odrętwienie, ból głowy
- Uczucie suchości w jamie ustnej, biegunka, wymioty
- Zmęczenie, uczucie zaniepokojenia
- Przyspieszone bicie serca
Rzadko (występują u 1 na 1000 pacjentów)
- Ból gardła, trudności z przełykaniem, odrętwienie i mrowienie dookoła ust, nadmierne wydzielanie
śliny
- Zmniejszony apetyt, zaburzenia smaku
- Niepokój, nastrój euforyczny, uczucie napięcia
- Zaburzenia uwagi, utrata pamięci, zaburzona koordynacja
- Uczucie bólu w okolicy czoła i policzków
- Ból oczu, zaburzenia widzenia
- Uderzenia gorąca, problemy z naczyniami obwodowymi (np. w rękach lub nogach)
- Krwawienie z nosa, płytki i spowolniony oddech, katar
- Wzdęcia, odbijanie się
- Nadmierne pocenie się, swędzenie, swędząca wysypka, zwiększona wrażliwość skóry
- Sztywność mieśni, kości lub stawów, ból szyi, ból pleców, kurcze mięśni
- Osłabienie, uczucie dyskomfortu w klatce piersiowej
Poniżej wymieniono działania niepożądane, o których doniesiono po wprowadzeniu leku Excedrin
MigraStop do obrotu. Trudno określić częstość ich występowania:
- Niepokój, złe lub inne niż zwykle samopoczucie
- Senność, migrena
- Zaczerwienienie skóry, wysypka, odnotowywano bardzo rzadkie przypadki występowania
poważnych reakcji skórnych
- Kołatanie serca, duszność, nagła trudność w oddychaniu, uczucie ucisku w klatce piersiowej,
świszczący oddech lub kaszel (objawy astmy)
- Ból brzucha, dolegliwości ze strony układu pokarmowego występujące po posiłkach
- Zwiekszenie aktywności enzymów wątrobowych
- Obrzęk i podrażnienie wewnątrz nosa
- Problemy z nerkami
- Poważne schorzenie, które może sprawić, że krew staje się bardziej kwaśna (tzw. kwasica
metaboliczna), u pacjentów z ciężką chorobą przyjmujących paracetamol (patrz punkt 2).
Zgłaszanie działań niepożądanych
Jeśli wystąpią jakiekolwiek objawy niepożądane, w tym wszelkie objawy niepożądane
niewymienione w ulotce, należy powiedzieć o tym lekarzowi, lub farmaceucie lub pielęgniarce.
Działania niepożądane można zgłaszać bezpośrednio do Departamentu Monitorowania
Niepożądanych Działań Produktów Leczniczych Urzędu Rejestracji Produktów Leczniczych,
Wyrobów Medycznych i Produktów Biobójczych: Warszawa Al. Jerozolimskie 181C, 02-222
Warszawa; Tel. +48 (22) 49 21 301; Faks +48 (22) 49 21 309; strona internetowa:
https://smz.ezdrowie.gov.pl
Działania niepożądane można zgłaszać również podmiotowi odpowiedzialnemu.
Dzięki zgłaszaniu działań niepożądanych można będzie zgromadzić więcej informacji na temat
bezpieczeństwa stosowania leku.
Interakcje
Podmiot odpowiedzialny
ul. Rzymowskiego 53
02-697 Warszawa
www.haleon.com
Zamienniki
Dodaj do koszyka
Zadbaj o zdrowie
Zobacz więcej artykułów
Trawienie i wątroba
Bergamota, Monakolina K i Polikosanol jako naturalne składniki wspierające prawidłowy metabolizm cholesteroluZaburzenia lipidowe są głównym czynnikiem ryzyka chorób sercowo-naczyniowych. Mimo szeroko dostępnej edukacji zdrowotnej oraz różnorodności terapii obniżających poziom lipidów, skuteczność wykrywania i leczenia dyslipidemii w Polsce pozostaje niewystarczająca. Czy istnieją naturalne sposoby na walkę z dyslipidemią? W naszym artykule przyjrzymy się trzem roślinnym ekstraktom i ich oddziaływaniu na gospodarkę lipidową. Pierwszym z nich jest ekstrakt z bergamoty, drugim – monakolina K, pozyskiwana z czerwonego fermentowanego ryżu, a trzecim – wyciąg polikosanolowy, będący mieszaniną alkoholi alifatycznych pozyskiwanych z trzciny cukrowej. Zachęcamy do zapoznania się z naszym artykułem, aby dowiedzieć się, czy warto sięgać po te naturalne rozwiązania.
Czytaj dalej